El 5% de los españoles tiene anticuerpos contra el SARS-CoV-2: ¿qué significa eso?
Ignacio López-Goñi, Catedrático de Microbiología, Universidad de Navarra
Se acaba de publicar la primera parte del estudio nacional de seroprevalencia de la infección por el coronavirus SARS-CoV-2 en España, ENE-COVID-19.
Una de las conclusiones más importantes es que la prevalencia nacional se sitúa en el 5 %. La prevalencia es la proporción de individuos de una población que presenta una característica concreta en un momento o franja de tiempo determinado.
Veamos qué significa y qué consecuencias puede tener.
1. Parcial y premiliminar
Lo que se ha publicado es la primera parte del estudio. Son resultados parciales y preliminares. Durante el desarrollo del trabajo se puso de manifiesto la dificultad para leer los resultados de anticuerpos IgM, por lo que estos solo hacen referencia a la detección de los anticuerpos IgG anti-SARS-CoV-2.
2. Test rápido
Los resultados se han obtenido mediante la técnica de inmunocromatografía (test rápidos) que permite obtener resultados in situ y evita la venopunción (extracción de sangre venosa mediante jeringuilla).
Este informe no cuenta con la información que aportará más adelante la determinación de los anticuerpos IgG mediante la técnica del inmunoensayo (ELISA), que es más sensible. Este servirá, además, para evaluar la eficacia de los mismos test rápidos y aporta datos cuantitativos (el “titulo de anticuerpos”). El test empleado (Orient Gene IgM/IgG, Zhejiang Orient Gene Biotech) tiene una sensibilidad del 79 % y una especificidad del 100 % para la IgG.
3. IgM e IgG
Durante la infección, primero hay un período de latencia o ventana en el que todavía no es posible detectar la respuesta del sistema inmune. Después de unos días, se comienzan a producir anticuerpos. Primero aparecen anticuerpos del tipo IgM hasta alcanzar un máximo a los 7-10 días para, más tarde, casi desaparecer. Esta respuesta es indicativa de una infección aguda y activa. Posteriormente se producirán anticuerpos de tipo IgG de forma intensa y prolongada, que son indicativos de una fase de recuperación o de infección pasada, cuando ya no hay presencia del virus.
4. El iceberg completo: 2 350 000 infectados en España
Según las primeras conclusiones, el 5 % de la población española tiene anticuerpos IgG anti-SARS-CoV-2, muy similar en hombres y mujeres.
Este estudio era muy necesario porque nos ha permitido conocer el tamaño del iceberg. Hasta ahora solo conocíamos su punta (los fallecimientos y hospitalizados, y los que se detectaban por PCR), pero desconocíamos la parte sumergida (cuánta gente podría estar infectada sin síntomas o con síntomas muy leves).
Ese 5 % supone que aproximadamente 2 350 000 españoles han estado en contacto con el virus, se han infectado y han generado anticuerpos IgG. Dicho a la inversa, más de 44 millones de españoles todavía somos susceptibles de ser infectados. Todo esto teniendo en cuenta que todavía no sabemos a ciencia cierta cuánto duran y cómo de protectores son esos anticuerpos IgG anti SARS-CoV-2: no sabemos si la presencia de IgG significa realmente estar inmunizado. Por cierto, esto supone también que la tasa de letalidad por infectado del virus es, en este momento y según estos datos, del 1,1 %.
5. El confinamiento ha funcionado
Por una parte este resultado era previsible. Como se trata de un virus nuevo y hemos estado encerrados, no nos hemos contagiado, evidente. Pero demuestra que el confinamiento ha funcionado: hemos conseguido parar el primer golpe. Esta inmunidad del 5% ha supuesto oficialmente 27.000 muertes (probablemente sean más). Si el virus hubiera seguido circulando libremente la cifra hubiera sido mucho mayor y el colapso sanitario hubiera sido tremendo
También sugiere que aquella tos, catarro o ese poco de fiebre que quizá pasamos hace meses y que pensábamos que ojalá fuera el coronavirus que me infectó pero de forma muy leve, probablemente no lo era.
6. El síntoma olfativo
Pero el estudio también demuestra que en los posibles casos sospechosos, la prevalencia aumenta con el número de síntomas: más síntomas, más posibilidad de haberlo pasado. Solo un 2,5 % de los participantes que no tenían síntomas presentaron anticuerpos IgG, aunque los asintomáticos representan un tercio del total de positivos.
Curiosamente, el 43 % de las personas que decían haber perdido el olfato dieron positivo (este puede ser un buen indicador). Otro dato interesante es que la presencia de anticuerpos IgG era menor en bebés, niños y en jóvenes. ¿Significa esto que realmente se infectan menos?
7. Prevalencias diversas pero parecidas
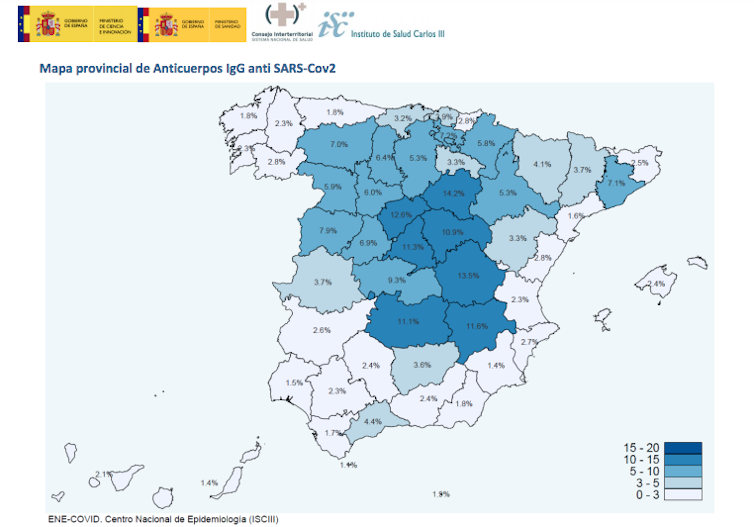
Por comunidades autónomas, existe una marcada variabilidad geográfica. Algunas comunidades presentan prevalencias inferiores al 2 %, mientras que otras superan el 10 %. ¿Esto quiere decir que las comunidades con mayor prevalencia, al tener más personas “inmunizadas”, están en mejor situación y el desconfinamiento debería ir mucho más rápido? ¿O que en aquellas con una tasa de inmunización muy baja, su población deber permanecer más tiempo encerrada? ¿O al revés? En mi opinión, no.
Las diferencias de prevalencia tienen también cierta lógica. En general, en aquellas zonas (y sus alrededores) donde ha habido más casos de COVID-19, la cantidad de personas en contacto con el virus ha sido mayor y, por tanto, la prevalencia de anticuerpos es mayor. Pero a pesar de las diferencias entre regiones (en la península, desde Murcia con 1,4 % hasta Soria con 14,2 %) todas están muy lejos de ese 60 % o más necesario para conseguir la famosa inmunidad de grupo.
Recordemos que la inmunidad de grupo o colectiva se produce cuando hay un número suficiente de individuos que está protegido contra una infección y actúan como una barrera e impiden que el virus alcance a aquellos que todavía podrían contagiarse. En realidad, esto es lo que se consigue cuando la gente ha pasado la enfermedad o cuando se vacuna.
8. ¿Debemos permanecer encerrados hasta que haya vacuna?
No, la vacuna no estará para septiembre, ni para fin de este año. La buena noticia es que hay más de cien candidatos a posibles vacunas contra el SARS-CoV-2, que catorce de ellas están ya o lo estarán en breve en fases clínicas, y que se están invirtiendo millones de euros en todo el mundo para obtenerla.
En condiciones normales llevar una vacuna al mercado puede requerir entre diez y quince años. Ahora, por mucho impulso y rapidez que queramos lo más probable es que al menos año y medio o dos años no nos los quite nadie. Así que no podemos quedarnos parados esperando a que llegue la vacuna. No podemos estar confinados hasta que haya vacuna o el virus desaparezca, porque no sabemos si desaparecerá. Hay que asumir que la probabilidad de un rebrote de la enfermedad es muy alta. Pero no podemos estar confinados eternamente. Hay que salvar la vida… y el medio de vida.
9. Dos conclusiones
En primer lugar, hemos parado el primer gran golpe de la epidemia, principalmente gracias al personal sanitario que ha estado en primera fila y al confinamiento que la inmensa mayoría de los ciudadanos hemos cumplido. Debemos seguir siendo responsables: el lavado de manos, el uso correcto de mascarillas, y el distanciamiento social seguirán siendo imprescindibles. Esto implica que algunas medidas seguirán siendo necesarias durante un buen tiempo, como evitar aglomeraciones, seguir con el teletrabajo, etc. La vuelta a la “normalidad” deberá ser secuencial y paso a paso. Tenemos que seguir cortando la cadena de transmisión del virus con nuestra actitud.
Pero al mismo tiempo, hay que preparar el sistema sanitario para posibles nuevas oleadas del virus. Esto requiere personal sanitario suficiente y en condiciones, más equipamiento, refuerzo de atención primaria, gestión de los recursos… Y es necesario tener un sistema de detección precoz, control y aislamiento de los nuevos casos y de sus contactos. Y esto es test, test, test. Esto ya no depende del comportamiento de los ciudadanos, esto es responsabilidad exigible a nuestros gobiernos.
10. ¿Debemos hacer test a todo el mundo?
Muy probablemente no. No tenemos la capacidad para hacer test a 47 millones de españoles. Además, quizá no sea efectivo: un test de PCR te puede dar hoy negativo, pero te puedes infectar al día siguiente. ¿Tenemos capacidad para repetir los test cada quince días? Se ha sugerido que el 40 % de las infecciones ocurren por personas sintomáticas y el 45 % por presintomáticas, personas portadoras del virus antes de presentar síntomas.
Tenemos, por tanto, que seguir sabiendo cómo es la situación de la población respecto al virus. La mayoría de las infecciones han ocurrido entre los sanitarios, en las residencias de ancianos y en el entorno familiar. Deberíamos conocer la situación inmunológica de todo el personal sanitario y de las personas más susceptibles. Además, los test deberían hacerse a todas las personas con algún síntoma, aunque sea leve, y a sus contactos.
Hemos apagado el fuego, pero puede reavivarse y hay que estar preparados para posibles rebrotes.
Los ciudadanos deben ser responsables y continuar con las medidas de higiene y distanciamiento. Los gobiernos deben asegurar el sistema sanitario e implantar el diagnóstico precoz y control.
Seguimos caminando sobre una fina capa de hielo.
Ignacio López-Goñi, Catedrático de Microbiología, Universidad de Navarra